健診の採血はなぜ空腹時でないといけないのか?
11月末まで特定健診(特定健康診査、いわゆるメタボ健診)があります(ちなみに、雇用時健診などは随時受け付けています)。10月からはインフルエンザワクチンの予防接種が始まったこともあり、当院の待合室はやや混み気味となっていますが(特に午前中!)、11月前半までかと思いますのでご理解下さい。
「採血は空腹時に」の理由は2つ
さて、健康診断や特定健診で調べる項目の中には採血があります。採血は、客観的に受診者の全身状態を評価できるので大切な検査です。健診に限りませんが、糖尿病や腎臓病での内服などで定期的な採血が必要な方以外は、採血は年に1回程度という方も多いかと思いますので、受診者には万全の状態で臨んでいただいて、結果にバイアスを与えるような要因はなるべく避けたいところです。
一般的に、「採血は空腹時に」というケースがほとんどだと思います。健康診断などでの指示事項に「採血前の10時間ほどは食事や水・お茶以外の水分を摂らないようにしましょう。」と絶食の指示が記載されていたりしますね。なぜ絶食が必要なのかというと、大きく理由は2つあります。1つは、検査前の食事等が、血糖や中性脂肪等の検査結果に影響を及ぼすためです。これは誰しもそうだろうなと思うところですね。
血糖値に関しては、食事内容にもよりますが、食後1時間辺りでピークになることが示されています[1, 2, 3, 4]。さらには、食事を開始してから3.5時間後には(耐糖能の有無にかかわらず)食前の血糖値に戻ります[5, 5′]。
中性脂肪に関しては、こちらも食事内容に大きく影響されますし、年齢や個々人の食前値にも影響されますが、大体食後3〜4時間でピークとなり、その後、9時間程度で食前値に戻ります(アルコールを前日に摂取すると、その影響は大きいようで、食後12時間以上でも食前値には戻らない場合もあるようです)[6, 7, 8]。また、意外に思われるかもしれませんが、同じ脂質でも総コレステロールや(善玉コレステロールといわれる)HDLコレステロール値に関しては、食事の影響はあまり受けません[6]。
さて、以上が空腹時の採血を求められる1つ目の理由です。血糖値や中性脂肪の値が食事の影響を受けやすいということが分かっていて、検査を受ける方の(ベースラインとなるような)測定値を見てみたいと思えば、(食後10時間以上経った状態の)空腹時に採血しましょうというのは、余計なバイアスを除くという意味では理に適っていますね。
では、2つ目の理由はなんでしょうか。2つ目の理由としては、法定健診や特定健診の目的はそれぞれですが、採血項目に含まれる血中脂質検査や血糖検査の基準値が、空腹時の採血データを基本として構成されているという背景があります[9]。このことは、食後の血糖値や中性脂肪の値については、基準となる明確な指標がないということの裏返しでもありますが。
このように、「採血は空腹時に」ということにはそれなりの根拠があるわけですが、健診受診率を上げたいという国の意図もあり、是が非でも空腹時に採血をという風潮は薄らいできているように思えます。従来、特に血糖値においては空腹時の採血が望ましいとはされてきましたが、定期的に開催されてきた「労働安全衛生法に基づく定期健康診断等のあり方に関する検討会」と「特定健康診査・特定保健指導の在り方に関する検討会」間での整合性も踏まえつつ、平成30年4月からは、随時血糖も認めるというふうに見直されました[5, 9, 10]。ただ、注意が必要なのは、随時血糖も可、つまり食後の採血でも良いとなったものの、食事を開始してから3.5時間未満は「食直後」とされ、この時間帯は避けるような記載となっていることです。この辺りは後述しようと思います。
メタボリックシンドロームとは?
冒頭で、「メタボ健診」という言葉が出てきました。「メタボ」とは、「メタボリックシンドローム」のことです。メタボリックシンドロームとは、内臓脂肪型の肥満に、高血糖、高血圧、脂質異常のいずれか2つ以上を併せ持つ状態ですが(日本独自の8学会策定新基準[2005年]による定義)、この状態だと、脳卒中や心筋梗塞といった動脈硬化性の疾患が明らかに増加することが示されています[11, 12]。そして、その診断基準の中に、(空腹時の)採血における検査値があります。具体的には、中性脂肪であれば150mg/dL以上(and/or HDLコレステロール 40mg/dL未満)、血糖値であれば 110mmHg以上ですが、この数字は、空腹時において、の値なんですね(厳密にいえば、上記メタボリックシンドロームの診断基準において、中性脂肪やHDLコレステロールの項には「空腹時」という但し書きはないのですが、基準となる数字は明らかに脂質異常症の診断基準に由来しており[13]、当該診断基準は「空腹時採血」となっています。したがって、脂質に関する基準値も空腹時採血が基本であることに異論はないでしょう)。
前段にて、脳卒中や心筋梗塞などの発症にメタボリックシンドロームが関連していることに言及しました。下図のように、脳卒中を含む脳血管疾患や、心筋梗塞を含む心疾患というのは、日本において死因の上位を占めます(平成30年において、心疾患は第2位、脳血管疾患は第4位です[数年前まで脳血管疾患は死因の第3位でしたが、老衰に取って代わられました])。国としては、いわゆる「健康寿命」を伸ばすために、これら死因の上位にランクする疾患群に対する「一次予防」(生活習慣を改善して健康を増進し、生活習慣病等の発病を予防すること)を特定健診やがん検診等のプログラムを通じて浸透させたいわけです[13]。
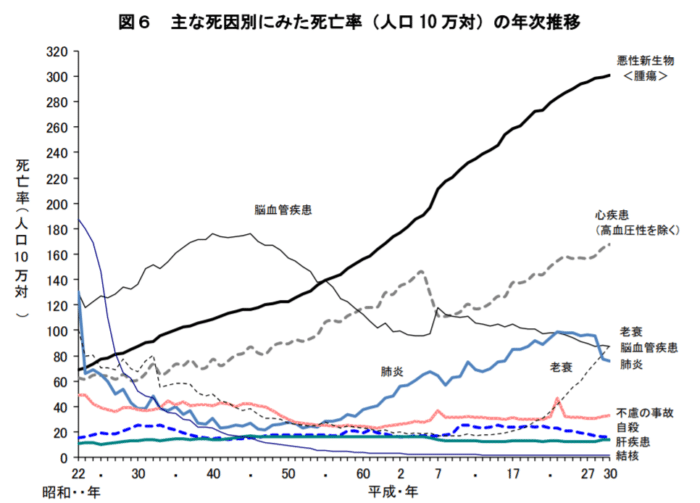
やや脱線しますが、上図のように、悪性新生物(いわゆる「がん」)は、昭和56年以降、ずっと日本における死因の第1位を占めています。実に、死因の3割が「がん」、換言すれば、日本人の約3人に1人が「がん」で亡くなっているということになります。特に、肺がん、胃がん、大腸がん、乳がん、及び子宮頸がんはがん死因の上位を占めているだけでなく、早期発見・早期治療により死亡率が低下することが科学的に証明されています[14]。健康に長生きするためにも、各種がん検診プログラムはうまく活用したいところです。
メタボリックシンドロームについて補足しておくと、特にその診断基準については、批判的な意見も散見されます[15, 16]。公平な目で見れば、批判的な意見にも首肯できる部分がありますが、私個人としては、患者さんに特定健診等の結果を説明するときは、特段メタボリックシンドロームについて強調することもありませんし、あくまでスクリーニング的な情報としてこちら側で咀嚼し、患者さん個々人の様々な背景も考慮しつつ、潜在的な疾患に対する気づき、つまり疾患啓発(disease awareness)となるよう、そして決して疾患喧伝(disease mongering)とならないように留意しています[17]。誰だって内服薬は増やしたくありませんし、私もなるべく減らすことは出来ないかと常々思っています。
食後の採血ではダメなのか?
血糖値や中性脂肪は食事の影響を受けるので、健診等では空腹時の採血が良いだろうこと、また健診事業は、これら空腹時の基準値がベースのプログラムであることは分かりました。では、非空腹時の採血ではダメなのでしょうか。受診当日にうっかり朝食をとってしまったら受診をキャンセルしないといけないのでしょうか(勿論、胃カメラや大腸カメラも当日に予定されているならNGですけど)。
そんなことはありません。実際のところ、国の健診事業(特定健診)において定期的な見直しがあり、第三期(2018年度以降)における変更点のひとつとして、「基本的な健診の項目」の改訂があり、その中で、以下のような記載があります。
血中脂質検査において、定期健康診断等で、中性脂肪が400mg/dl 以上又は食後採血の場合は、LDL コレステロールの代わりにNon-HDL コレステロールを用いて評価した場合でも、血中脂質検査を実施したとみなすこととした。
特定健康診査・特定保健指導の円滑な実施に向けた手引き(第 3.1 版)
血糖検査において、やむを得ず空腹時以外でヘモグロビンA1c を測定しない場合は、食直後を除き随時血糖による血糖検査を可とした。
この改訂の背景として、「特定健康診査・特定保健指導の在り方に関する検討会」の議事録等を読んでみると、健診受診率を上げたいという国の想いもあるようです[5]。この飽食の時代(そろそろ死語でしょうか)、「採血は空腹時ですよ!」と強調されると、それだけで受診意欲をそがれる方は一定数いらっしゃるでしょうし、日常生活において、10時間以上飲食をしないというケースは殆どないのではと思います。
さて、上記手引書の引用文ですが、血中脂質検査については「食後採血」という単語が出てきて、血糖検査では「食直後」や「随時血糖」という単語が出てきます。これらの言葉をもう少し掘り下げてみますが、血中脂質検査と血糖検査は分けて考える必要があります。
血中脂質検査における「食後採血」は、文字通り食事をとった後の採血で、非空腹時の採血という意味です。そこに食後何時間以上のような時間的な制限はありません。血中脂質検査において、食後採血が許容された背景としては、虚血性心疾患と脳梗塞のリスク予測に関して、男性では非空腹時も空腹時も中性脂肪値と相関し、女性ではむしろ非空腹時のほうが強い相関を示すという日本や海外からの研究報告があるからです[18, 19, 20]。
一方で、血糖検査における「食直後」や「随時血糖」に関しては、上記の手引書に定義されていて、「食直後」とは「食事開始時から 3.5 時間未満」となっており、「随時血糖」とは「空腹時(つまり食後10時間以上)ではなく、食直後を除いた採血での血糖値」ということになります。つまり、随時血糖といえど、食事を開始してから3.5時間以上たった状態でないといけないのです。この辺り、血中脂質検査での「食後採血」と微妙にニュアンスが異なります。もし、血糖検査において、やむを得ず、食後3.5時間以内に採血した場合はどうなるのでしょうか。この場合は、もしHbA1c(ヘモグロビンA1c)も一緒に測定されていれば、それを参照しますが、HbA1cが測定されていなければ、血糖値に関しては「欠損」扱いとなりますので注意が必要です[21]。
以上をまとめると、健診における採血では、空腹時が望ましいが、非空腹時でも食事開始から3.5時間以上経過していれば、採血は可(中性脂肪は食後採血、血糖に関しては随時血糖という扱い)、ということになるかと思います。やむを得ず、食事開始から3.5時間未満での採血の場合は、HbA1cの値を参照します。
むしろ食後採血の方がおススメ?
「採血は空腹時に」というのが従来の当たり前でしたが、最近はそうでもないです。前項でも触れましたが、むしろ、あえて食後採血の数値を評価した方が、狭心症や心筋梗塞、脳卒中などを含む心血管イベントに対する将来的なリスクを見つけ出せそうです[20]。また、欧州心臓病学会(ESC)/欧州動脈硬化学会(EAS)合同の脂質異常症管理ガイドライン(2019)によると、欧州のいくつかのガイドラインでは非空腹時の採血が推奨されているし[21]、非空腹時採血は患者さんの利便性もよいことから、非空腹時の採血で良いのではないかという論調です[22]。
中性脂肪に関して、食後の血中の中性脂肪が異常に増えることがあり、「食後高脂血症」として知られています。前述したことですが、食後の中性脂肪値が高いほど、狭心症や心筋梗塞などの心血管イベントを引き起こす危険性が高まることが分かってますので、採血では、あえて食後の中性脂肪値を評価してみるのもありでしょう[22, 23]。
同様に、「食後高血糖」というのも知られており、「血糖値スパイク」とも呼ばれます。ちょいと古いですが、2016年に放映されたNHKスペシャル「”血糖値スパイク”が危ない」では、空腹時採血が基本の健診では見つかりにくい「血糖値の異常」としてクローズアップされました[24]。そして、これも食後高脂血症と同様に、放置しておくと動脈硬化が進みやすくなり、心筋梗塞、脳梗塞などのリスクが高まり、更には、がんや認知症などのリスクも上昇すると言われています[25, 26]。これまで糖尿病と診断されていなくても、食後2時間の血糖値が140mg/dLを超えるような場合は「血糖値スパイク」が疑われますので、そういう方は主治医に相談してみてはいかがでしょうか。
このように、食後採血で分かることは色々ありそうですが、最初の方でも言及したように、食後の中性脂肪や血糖値に関して、誰にでも当てはまるような基準値というのは知られていません(だから健診では空腹時の採血が推奨される)。むしろ、たとえ同じ食事内容をとったとしても、食後採血のデータ(中性脂肪、血糖値、及びインスリン分泌量)は、実に大きな個人差があることが最近の研究で明らかとなりました[25]。ある意味、当たり前の結果かもしれませんが、この手のデータが蓄積していくことで、どういうパターン(生活様式や食事内容や個々人のゲノム情報、食前・食後での採血データ変化など多岐にわたる因子)が、将来の動脈硬化や心血管イベントにつながるのかという、Precision Medicine(個別化医療)ならぬPrecision Nutrition(個別化栄養療法;当該報告[25]のタイトルにも入ってます)への道筋が見えてくるのかしれません。
まとめ
- 健診においては、空腹時(食後10時間以上)での採血が基本であるが、空腹時採血ではみえてこない食後高脂血症や食後高血糖があるので、食後採血も許容されます。
- 日常診療の中では、あえて食後の採血を実施することで、食後高脂血症や食後高血糖を評価するのもありでしょう。現代においては、非空腹が「日常」であり、患者さんにとっての利便性も高いでしょう。
- 食後採血では、個々の採血データ(中性脂肪と血糖値)について、ユニバーサルな基準値は知られていないので、患者さん個々人のプロファイルも組み合わせて、柔軟に対応・フォローしていくのが良いでしょう。
■ 了